A diabetes mellitus é unha das máis comúns para aumentar as estatísticas de incidencia e corrupción. Os síntomas da diabetes non se producen o mesmo día, o proceso flúe crónicamente con trastornos crecentes e agravantes dos intercambios endocrinos. O debut da diabetes tipo -i difire significativamente da fase inicial da segunda.
En toda a patoloxía endocrina, a diabetes dura con confianza o campionato e representa máis do 60% de todos os casos. Ademais, as estatísticas decepcionantes demostran que o 1/10 dos "diabéticos" son nenos.
A probabilidade de comprender a enfermidade aumenta coa idade e duplica así o número de grupos cada dez anos. Isto explícase por un aumento da esperanza de vida, a mellora do diagnóstico precoz, unha diminución da actividade física e un aumento do número de persoas con exceso de peso.
Tipos de diabetes
Moitos escoitaron falar dunha enfermidade como unha diabetes natal. Para que o lector non confunda ningunha enfermidade que teña o nome de "diabetes", probablemente será útil a aclaración das súas diferenzas.
Non -adalar -uretra
A diabetes nonChary é unha enfermidade endocrina que se produce debido a neuro -infeccións, enfermidades inflamatorias, tumores, intoxicación e ás veces a desaparición completa de vasopress ADG (hormona antihurética).
Isto explica a imaxe clínica da enfermidade:
- Seca constante das membranas mucosas da cavidade oral, sede incrible (unha persoa pode beber ata 50 litros de auga en 24 horas e estirar o estómago a grandes tamaños);
- A asignación dunha gran cantidade de orina lixeira non condicional con baixo peso específico (1000-1003);
- Perda de peso catastrófica, debilidade, diminución da actividade física, trastornos do sistema dixestivo;
- Un cambio característico na pel ("pergamiño" a pel);
- Atrofia de fibras musculares, debilidade do dispositivo muscular;
- O desenvolvemento da síndrome de deshidratación en ausencia de inxestión de fluídos durante máis de 4 horas.
A enfermidade en relación coa curación completa ten un prognóstico desvantaxoso, o rendemento redúcese significativamente.
Anatomía curta e fisioloxía
Un páncreas non -orgán non realiza unha función de secreción mixta. A súa parte exóxena da secreción externa e xera encimas implicadas no proceso dixestivo. A parte endocrina, que se encomia coa misión de secreción interna, é co desenvolvemento de varias hormonas, incluído o desenvolvemento Insulina e glucagón. Son cruciais para garantir a coherencia do azucre no corpo humano.
A sección endocrina da glándula representa as illas de Langergans, que constan de:
- Unha células que ocupan un cuarto de todo o espazo insular e son consideradas o lugar dos produtos do glucagón;
- As células B, que sintetizan e acumulan ata o 60% da poboación celular, cuxa molécula é un polipéptido de dúas cadeas, que ten unha certa secuencia de 51 aminoácidos;
- Células D que producen somatostatina;
- Células que producen outros polipéptidos.
Así que a conclusión é evidente: En particular, o dano ao páncreas e as illas de Langerganes son o principal mecanismo que inhibe a produción de insulina e desencadea o desenvolvemento do proceso patolóxico.
Tipos e formas especiais da enfermidade
A falta de insulina leva a unha violación da constancia do azucre (3,3 - 5,5 mmol/L) e contribúe á formación dunha enfermidade heteroxénea chamada diabetes (diabetes):
- A ausencia completa de insulina (defecto absoluto) fórmase Insulina -dependente Un proceso patolóxico que está activado Diabetes tipo I (ISD);
- A falta de insulina (defecto relativo), que desencadea unha violación do metabolismo dos carbohidratos na primeira etapa, leva lentamente pero con seguridade ao desenvolvemento Insulina -dependente Diabetes (INZSD), que se chama Tipo -ii -diabetes.
Debido ás violacións no corpo de usar a glicosa e, polo tanto, ao aumento do soro de sangue (hiperglicemia), que en principio é unha manifestación da enfermidade, hai signos de diabetes mellitus, é dicir, unha perturbación completa dos procesos metabólicos a todos os niveis, ao longo do tempo.
Ademais da diabetes nos primeiros e segundos tipos, diferéncianse os tipos especiais desta enfermidade:
- Diabetes secundaria, O páncreas, que resulta dunha inflamación aguda e crónica do páncreas (pancreatite), neoplasias malignas no parénquima da glándula, cirrosis do fígado. Varios trastornos endocrinos, acompañados dunha produción excesiva de antagonistas de insulina (acromigalia, enfermidade de kushing, fenochromocitom, enfermidade da tiroides), levaron ao desenvolvemento da diabetes secundaria. Moitos medicamentos que se consumen durante moito tempo teñen un efecto diabetogénico: diuréticos, algúns medicamentos e hormonas para a presión arterial, anticonceptivos orais, etc.;
- Diabetes en mulleres embarazadas (embarazo), Debido á especial influencia mutua das hormonas da nai, do neno e da placenta. O páncreas do feto, que produce a súa propia insulina, comeza a retardar os produtos da insulina coa glándula nai, formándose esta forma especial durante o embarazo. Co control adecuado, con todo, a diabetes do embarazo normalmente desaparece despois do nacemento. Nalgúns casos (ata un 40%) en mulleres con antecedentes de embarazo similar, este feito pode poñer en perigo o desenvolvemento da diabetes tipo II (dentro de 6 a 8 anos).
Por que hai unha enfermidade "doce"?
A enfermidade "doce" forma un grupo de pacientes bastante "colorido", polo que é obvio que o ISSD e o seu "homólogo" dependente da insulina se produciron de forma diferente. Hai indicios da conexión entre a diabetes dependente da insulina coas estruturas xenéticas do sistema HLA (o complexo principal de histocompatibilidade), en particular con algúns xenes no lugar da rexión D. Tal relación non se viu para INZSD.

Para o desenvolvemento de diabetes do tipo de predisposición xenética, o mecanismo patóxeno é lanzado por factores provocadores:
- Inferioridade conxénita das illas de Langerganes;
- Influencia adversa do ambiente externo;
- Estrés, cargas nerviosas;
- Lesións cerebrais traumáticas;
- Embarazo;
- Procesos infecciosos de orixe viral (gripe, "porco", infección por citomegalovirus, coksaki);
- Unha tendencia ao exceso de exceso, o que leva a depósitos excesivos de graxa;
- O abuso de repostería (máis riscos dos dentes).
Antes de iluminar as causas da diabetes tipo -II, sería recomendable tratar un tema moi controvertido: Quen sofre máis a miúdo -men ou mulleres?
Comprobouse que a enfermidade está a formarse máis a miúdo nas mulleres, aínda que no século XIX o SD era un "privilexio" do home. Por certo, nalgúns países do sueste asiático, considérase predominante a presenza desta enfermidade nos homes.
Pódense atribuír as condicións predispoñentes para o desenvolvemento da diabetes mellitus tipo -II:
- Cambios na estrutura estrutural do páncreas como resultado de procesos inflamatorios e a aparición de quistes, tumores, hemorraxia;
- Idade despois de 40 anos;
- Obesidade (o factor de risco máis importante para INZSD!);
- Enfermidades vasculares debido ao proceso aterosclerótico e á hipertensión arterial;
- No embarazo das mulleres e o nacemento dun neno con alto peso corporal (máis de 4 kg);
- A presenza de parentes que padecen diabetes;
- Forte estrés psicoemocional (hipertostación das glándulas suprarrenais).
Nalgúns casos coinciden as causas da enfermidade de diferentes tipos de diabetes (estrés, obesidade, influencia de factores externos), pero o comezo do proceso en caso de diabetes do primeiro e segundo tipo é diferente, máis alá. A ISSD é o lote de nenos e nenos, e dependente da insulina, a xeración máis vella prefire a xente.
Por que queres beber tanto?
Os síntomas característicos da diabetes, independentemente da forma e do tipo, pódense amosar na seguinte forma:

- Cova de moco seco;
- A sede, que case non se pode satisfacer, combinada coa deshidratación;
- A formación excesiva de orina e a súa liberación polos riles (poliuria), o que leva á deshidratación;
- Un aumento da concentración de glicosa no soro de sangue (hiperglicemia) debido á opresión da eliminación de azucre con tecidos periféricos debido a unha falta de insulina de insulina;
- A aparición de azucre en urina (glicosa) e corpos cetonas (ketonuria), que normalmente están presentes en cantidades insignificantes, pero con diabetes mellitus son xeradas intensamente polo fígado e cando saen do corpo, son detectadas na orina.
- Aumento do plasma sanguíneo (ademais da glicosa) de urea e ións de sodio (NA)+);
- A perda de peso, que é unha característica característica dunha síndrome catabólica cando a enfermidade é descompensación, que se desenvolve debido á decadencia de glicóxeno, lipólise (mobilización de graxas), catabolismo e glicosa (transformación en glicosa) de proteínas;
- Violación dos indicadores do espectro lipídico, un aumento do colesterol xeral debido á fracción de lipoproteínas con baixa densidade, Nezhk (ácidos graxos erupción), triglicéridos. O contido crecente de lípidos comeza a entrar activamente no fígado, e hai intensamente oxidado, o que penetra na formación excesiva de corpos cetonas (acetona + ácido β-oxieligico + ácido acetouxus) e segue penetrando no seu sangue (hiperetoninomía). A concentración excesiva de corpos cetonas ameaza un estado perigoso que se mencionaCetoacidose diabética.
Polo tanto, os signos xerais da diabetes poden ser característicos de calquera forma da enfermidade. Para non confundir ao lector, aínda hai que sinalar que as características inherentes a este ou a ese tipo.
Diabetes tipo I - "Privilexio" de Young
A ISD caracterízase por Sharp (semanas ou meses). Os signos de diabetes tipo I son pronunciados e manifestados por síntomas clínicos típicos para esta enfermidade:
- Unha forte caída de peso;
- Unha sede antinatural, unha persoa simplemente non pode emborracharse aínda que intente facelo (Polydipsia);
- Unha gran cantidade de orina secretada (poliuria);
- Excedente significativo da concentración de corpos de glicosa e cetona no soro de sangue (cetoacidosis). Se o paciente aínda non sabe nada sobre os seus problemas, probablemente desenvolva coma diabético (cetoacidótico, hiperglicémico) - unha enfermidade que é extremadamente a vida. Polo tanto, prescríbese a terapia con insulina o antes posible (só a diabetes a présa).

Na maioría dos casos, compensan os procesos metabólicos despois do uso de insulina, A necesidade do corpo na insulina diminúe moito, chega unha "recuperación" temporal. Non obstante, este estado de remisión curta non debe relaxar ao paciente ou ao médico, xa que a enfermidade se lembra de novo despois dun determinado período de tempo. A necesidade de insulina con enfermidade crecente pode aumentar, pero basicamente non excederá 0,8-1,0 unidades/kg en ausencia de cetoacidosis.
Os signos que indican o desenvolvemento de complicacións tardías da diabetes (retinopatía, nefropatía) poden producirse en 5-10 anos. As principais razóns para o resultado fatal do ISD son:
- Insuficiencia renal terminal, que é o resultado da glomerulosclerose diabética;
- Trastornos do ciclo cardíaco como complicacións da enfermidade subxacente, que se producen con menos frecuencia.
Enfermidades ou cambios de idade? (Tipo -ii -diabetes)
O INZSD leva moitos meses ou incluso anos desenvolvendo. Os problemas que se producen implican a unha persoa a varios especialistas (dermatólogo, xinecólogo, neurólogo ...). Na súa opinión, o paciente non sospeita que as enfermidades sexan diferentes: furunculose, picazón da pel, lesións de cogomelos, dor nas extremidades inferiores -igns da diabetes tipo -II. Os pacientes acostuman á súa condición e a diabetes segue a desenvolverse lentamente e afecta a todos os sistemas e principalmente vasos.
O INZSD normalmente caracterízase por un curso lento estable sen mostrar unha tendencia á cetoacidosis.
O tratamento da diabetes tipo -2 normalmente comeza en harmonía cunha restrición cunha restrición de carbohidratos e uso lixeiramente dixeribles (refinados) e uso (se é necesario) para reducir os medicamentos dos medicamentos. A insulina prescríbese cando o desenvolvemento da enfermidade alcanzou a etapa de complicacións graves ou a inmunidade dos fármacos orais.
A principal causa da morte principal en pacientes con INZSD foi recoñecida como unha patoloxía cardiovascular, que se converteu nun episodio de diabetes. Normalmente é un ataque cardíaco ou un ictus.
Produtos de tratamento da diabetes
A base das medidas médicas para compensar a diabetes son tres principios principais:
- Compensación por falta de insulina;
- Regulación de enfermidades de intercambio endocrino;
- Prevención da diabetes mellitus, as súas complicacións e o seu tratamento oportuno.
A implementación destes principios baséase en 5 posicións principais:
- A nutrición da diabetes está asignada ao partido do "primeiro violín".
- O sistema de exercicios físicos, seleccionado adecuadamente e individualmente, é dieta;
- Os medicamentos que reducen o azucre úsanse principalmente para tratar a diabetes tipo 2.
- O INZSD prescríbese na terapia insulina, pero son as principais razóns para a diabetes tipo -1.
- Ensinar aos pacientes por auto -control (habilidades para sacar sangue dun dedo, usando un glucómetro, a introdución de insulina sen axuda externa).
O control de laboratorio a través destas posicións mostra o grao de compensación segundo os seguintes estudos bioquímicos:
| Indicadores | Unha boa medida de compensación | Satélite | Malo |
|---|---|---|---|
| Nivel de glicosa nun estómago baleiro (mmol/l) | 4.4 - 6.1 | 6.2 - 7.8 | Ø 7,8 |
| O contido de azucre no soro de sangue 2 horas despois de comer (mmol/L) | 5,5 - 8,0 | 8.1 - 10.0 | Ø 10.0 |
| A porcentaxe de hemoglobina glicosilada (HBA1, %) | <8.0 | 8.0 - 9.5 | Ø 10.0 |
| O indicador de todo o colesterol no soro (mmol/l) | <5.2 | 5.2 - 6.5 | Ø 6.5 |
| Espello triglicérido (mmol/l) | <1,7 | 1,7 - 2.2 | Ø 2.2 |
Un papel importante dunha dieta no tratamento de INZSD
A dieta da diabetes é moi coñecida por estar lonxe da diabetes para as persoas, a táboa nº 9. De cando en vez podes escoitar dunha dieta especial que sempre está en macetas separadas, difire do resto das dietas e pronúnciase segundo un certo contrasinal: "Teño a novena táboa". Que significa isto? Cal é a diferenza entre esta misteriosa dieta de todos os demais?
Non debes equivocarte e coidar o seu "gachas" dos diabéticos que se retiran todas as alegrías da vida. A dieta dietética non difire da nutrición de persoas saudables, a cantidade adecuada de hidratos de carbono (60%), graxas (24%) e proteínas (16%).

A subministración de enerxía para a diabetes é substituír o azucre refinado en produtos por hidratos de carbono compartidos lentamente. O azucre vendeuse nunha tenda para todos e a repostería que se basea nela entra na categoría de alimentos prohibidos.
No que se refire ao equilibrio de nutrición, aquí todo é estrito: os diabéticos deben usar a cantidade requirida de vitaminas e pectinas, que debería ser de polo menos 40 g. ao día.
Actividade física estrictamente individual
A actividade física para cada paciente é seleccionada individualmente polo médico aplicable, mentres que se teñen en conta as seguintes posicións:

- Idade;
- Síntomas da diabetes;
- Grave do río do proceso patolóxico;
- A presenza ou a falta de complicacións.
A actividade física prescrita polo médico debería contribuír á "combustión" de hidratos de carbono e graxas sen gañar insulina para participar. Nótese a dose necesaria para compensar os trastornos metabólicos, que non se debe esquecer, xa que pode conseguir un efecto indesexable evitando o aumento do azucre no sangue. Unha actividade física razoable reduce a glicosa, a dose de insulina de roturas de insulina e, polo tanto, unha diminución dos niveis de azucre baixo os valores admisibles (hipoglicemia).
Polo tanto, A dosificación de insulina e actividade física require unha atención moi precisamente e un cálculo minucioso.Para complementarse, non combinar o límite inferior dos indicadores normais de laboratorio.
Ou probas remedios populares?
O tratamento da diabetes tipo -2 adoita ir acompañado da busca de pacientes con remedios populares que inhiben o proceso e poden atrasar o tempo de tomar formas de dosificación na medida do posible.
Sen mirar o feito de que os nosos antepasados afastados non sabían practicamente nada sobre tal enfermidade, hai remedios populares para o tratamento da diabetes, pero non debemos esquecer iso As infusións e as decoracións de diferentes plantas son unha axuda. O uso de medicamentos domésticos para a diabetes non alivia ao paciente do cumprimento da nutrición, o control do azucre no sangue, visita a un médico e cumprindo todas as súas recomendacións.

Para combater esta patoloxía na casa, úsanse remedios populares bastante famosos:
- Cortiza e follas de morera branca;
- Körner e pel de pel;
- Particións de nogueira;
- Folla de Laurel;
- Canela;
- Acorn;
- Ortiga;
- Dente de león.
Se a dieta e os remedios populares xa non axudan ...
Os preparativos da primeira xeración, que xeralmente foron máis coñecidos a finais do século pasado, permaneceron nas memorias e foron substituídos por medicamentos da nova xeración, a partir dos cales 3 grupos principais foron feitos por diabetes da industria farmacéutica.
O que significa é adecuado para un ou outro paciente - o endocrinólogo decide. Para que os pacientes non se median e non opten pola diabetes ao seu criterio, imos dar varios exemplos visuais.
Derivados de Sulfonilmochevins
Os derivados do sulfonema de segunda xeración están prescritos actualmente e 10 horas para levar un día. Normalmente os pacientes levan 2 veces ao día medio hora antes de comer.
Nos seguintes casos, estas drogas están absolutamente contraindicadas:
- Tipo -1 -diabetes;
- Diabéticos, coma hiperosmolar, coma lactacidótico;
- Embarazo, nacemento, lactación;
- Nefropatía diabética, acompañada dunha filtración deteriorada;
- Enfermidades do sistema hematopoético cunha diminución simultánea dos glóbulos brancos - leucocitos (leucocitopenia) e da conexión trombocítica hematopoesa (trombocitopenia);
- Lesións de fígado infecciosas e inflamatorias graves (hepatite);
- Diabetes complicada por patoloxía vascular.
Ademais, o uso de medicamentos deste grupo pode ameazar o desenvolvemento de reaccións alérxicas que se manifestan:
- Picazón e urticaria, ás veces alcanzan o edema de Quickke;
- Interrupcións do sistema dixestivo;
- Cambios do lado do sangue (redución do nivel de tella e leucocitos);
- Quizais unha violación da funcionalidade do fígado (ictericia debido á colestase).
Instalacións de ganancia de Sailbro da familia Biguanides
Os biguanides (Dinders Guanid) úsanse activamente para o tratamento da diabetes tipo -2 e adoitan indicar sulfonamidas. Son moi racionais para o uso de pacientes con obesidade, as persoas con fígado, riles e patoloxía cardiovascular son moi limitadas e cambian a fármacos máis económicos no mesmo grupo ou inhibidores de α-glucosido que inhiben a absorción de orpación de carbohidratos no pequeno indarm.
Tómanse en conta as contraindicacións absolutas para o uso de biguanidos:
- ISD (tipo -1 -diabetes);
- Perda de peso significativa;
- Procesos infecciosos, independentemente da localización;
- Intervencións cirúrxicas;
- Embarazo, nacemento, lactación;
- Estados de coma;
- Patoloxía do fígado e dos riles;
- Fame de osíxeno;
- Microangiopatía (2-4 graos) con discapacidade visual e función renal;
- Úlceras tróficas e procesos necróticos;
- Violación da circulación sanguínea nas extremidades inferiores debido a diversas patoloxía vascular.
Tratamento da insulina
Do anterior convértese no feito de que o anterior é o anterior, iso O uso da insulina é o principal tratamento da diabetes tipo -1, todas as condicións de emerxencia e complicacións graves da diabetes. O INZSD só require o nomeamento desta terapia para formas de uso de insulina se a corrección por outros medios non ten o efecto correcto.
As insulinas modernas, chamadas monocompetentes, representan dous grupos:
- As formas farmacolóxicas monocompetentes da sustancia da insulina humana (semi-sintética ou do ADN rockombinante), que sen dúbida teñen unha vantaxe significativa sobre os preparativos de porco. Practicamente non teñen contraindicacións e efectos secundarios;
- Insulinas monocompetentes que se obtiveron do páncreas do porco. Estas drogas en comparación coas insulinas humanas requiren un aumento da dose do medicamento en aproximadamente un 15%.
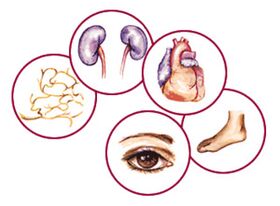
A diabetes son complicacións perigosas
Debido a que a diabetes vai acompañada de danos a moitos órganos e tecidos, atoparás as súas manifestacións en case todos os sistemas do corpo. Tómanse en conta as complicacións da diabetes:
- Cambios patolóxicos na pel: Dermopatía diabética, necrobiose lipoide, furunculosa, xanthom, lesións de cogomelos da pel;
- Enfermidades óseas-artísticas:
- Osteoartropatía diabética (articulación articular - un cambio na articulación do nocello), que se produce contra o fondo dunha violación de microcirculación e trastornos tróficos, acompañados de transferencias, subluxis, fracturas espontáneas que proceden antes da formación diabético;
- Hiropatía diabética, caracterizada por rixidez nas mans, articulacións, que son máis frecuentemente formadas en nenos con diabetes por nenos;
- Enfermidades respiratorias: a longo prazo Bronquite estendida, pneumoníaPresente Aumentando a frecuencia do desenvolvemento da tuberculose;
- Procesos patolóxicos que inflúen nos órganos dixestivos: Diabéticos enteropatíaAcompañado dun aumento da peristalsis, diarrea (ata 30 -Daily), unha diminución do peso corporal;
- Retinopatía diabética- unha das complicacións máis graves caracterizadas por danos nos órganos de ver;
- Tómase en conta a complicación máis común da diabetes Neuropatía diabética e a súa variedade - PolineuropatíaO 90% de todas as formas desta patoloxía. A polineuropatía diabética frecuente é Síndrome do pé diabético;
- Na maioría dos casos, o estado patolóxico do sistema de ciclo cardíaco é a causa da morte da diabetes mellitus. A hipercolesterolemia e a aterosclerose vascular, que comeza a desenvolverse coa diabetes a unha idade nova, inevitablemente conduce a enfermidades de vasos cardíacos e sanguíneos (enfermidade coronaria, infarto de miocardio, insuficiencia cardíaca, deficiencia cerebrovascular).
prevención
As medidas para previr a diabetes créanse en función das causas da súa distancia desafiante. Neste caso, é recomendable falar sobre a prevención da atheriosclerose, a hipertensión arterial, incluída a loita con excesivo peso, malos hábitos e adicción aos alimentos.

A prevención de complicacións da diabetes é evitar o desenvolvemento de condicións patolóxicas que resulten da diabetes. A corrección da glicosa no soro sanguíneo, o cumprimento da nutrición, a actividade física adecuada e a aplicación das recomendacións do médico axuda a superar as consecuencias desta enfermidade bastante impresionante.




















